
慢性乙型肝炎防治指南(2019年版)
引用格式:中华医学会感染病学分会,中华医学会肝病学分会. 慢性乙型肝炎防治指南(2019年版)[J]. 中华临床感染病杂志,12(6):401-428. DOI:10.3760/cma.j.issn.1674-2397.2019.06.001.
【关键词】肝炎,乙型,慢性;治疗;预防;指南
中华医学会感染病学分会和肝病学分会于2005年组织国内有关专家制定了《慢性乙型肝炎防治指南》(第1版),并分别于2010年和2015年进行了更新。近4年来,国内外有关慢性HBV感染的基础和临床研究都取得了重要进展,为更好地规范慢性乙型肝炎(CHB)的预防、诊断和治疗,助力实现世界卫生组织(WHO)提出的“2030年消除病毒性肝炎作为重大公共卫生威胁”的目标,再次更新本指南。
本指南旨在帮助临床医师在CHB预防、诊断和治疗中做出合理决策,但并非强制性标准,也不可能包括或解决CHB诊治中的所有问题。因此,临床医师在面对某一患者时,应在充分了解有关本病的最佳临床证据、认真考虑患者病情及其意愿的基础上,根据自己的专业知识、临床经验和可利用的医疗资源,制定全面合理的诊疗方案。基于相关研究进展和知识更新,现对本指南进行更新和完善。
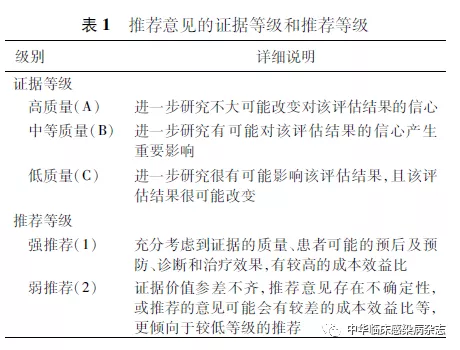
本指南中的证据等级分为A、B和C三个级别,推荐等级分为1和2两个级别,见表1(根据GRADE分级修订)。
一、术语
·慢性HBV感染:HBsAg和(或)HBV DNA阳性6个月以上。
·CHB:由HBV持续感染引起的肝脏慢性炎症性疾病。
·HBV再激活(HBV reactivation):HBsAg阳性/抗-HBc阳性,或HBsAg阴性/抗-HBc阳性患者接受免疫抑制治疗或化学治疗时,HBV DNA较基线升高≥2 lgIU/mL,或基线HBV DNA阴性者转为阳性,或HBsAg由阴性转为阳性。
·HBeAg阴转(HBeAg clearance):既往HBeAg阳性的患者HBeAg消失。
·HBeAg血清学转换(HBeAg seroconversion):既往HBeAg阳性的患者HBeAg消失,抗-HBe出现。
·乙型肝炎康复(Resolved hepatitis B):曾有急性或CHB病史,现为HBsAg持续阴性、抗-HBs阳性或阴性、抗-HBc阳性、HBV DNA低于最低检测下限、ALT在正常范围。
·病毒学突破(Virologic breakthrough):核苷(酸)类似物(Nucleoside/nucleotide analogues,NAs)治疗依从性良好的患者,在未更改治疗的情况下,HBV DNA水平比治疗中最低值升高> 1 lgIU/mL,或转阴性后又转为阳性,并在1个月后以相同试剂重复检测确证,可有或无ALT升高。
·病毒学复发(Virologic relapse):获得病毒学应答的患者停药后,间隔1个月2次检测HBV DNA均>2×103 IU/mL。
·耐药(Drug resistance):在抗病毒治疗过程中,检测到与HBV耐药相关的基因突变,称为基因型耐药(Genotypic resistance)。体外实验显示,抗病毒药物敏感性降低,并与基因耐药相关,称为表型耐药(Phenotypic resistance)。针对1种抗病毒药物出现的耐药突变对另外1种或几种抗病毒药物也出现耐药,称为交叉耐药(Cross resistance)。至少对2种不同类别的NAs耐药,称为多重耐药(Multidrug resistance)。
二、流行病学和预防
1.流行病学
2014年,中国疾病预防控制中心(CDC)对全国1~29岁人群乙型肝炎血清流行病学调查结果显示,1~4岁、5~14岁和15~29岁人群HBsAg流行率分别为0.32%、0.94%和4.38%[2],与1992年比较,分别下降了96.7%、91.2%和55.1%。据估计,目前我国一般人群HBsAg流行率为5%~6%,慢性HBV感染者约7 000万例,其中CHB患者约2 000万~3 000万例[3]。
HBV经母婴、血液(包括皮肤和黏膜微小创伤)和性接触传播。在我国以母婴传播为主,占30%~50%[4],多发生在围生期,通过HBV阳性母亲的血液和体液传播。母亲的HBV DNA水平与新生儿感染HBV风险密切相关:HBeAg阳性、HBV DNA高水平母亲的新生儿更易发生母婴传播[5]。成人主要经血液和性接触传播。有注射毒品史、应用免疫抑制剂治疗的患者,既往有输血史、接受血液透析的患者,HCV感染者、HIV感染者、HBsAg阳性者的家庭成员、有接触血液或体液职业危险的卫生保健人员和公共安全工作人员、囚犯,以及未接种乙型肝炎疫苗的糖尿病患者等均有较高的HBV感染风险[6]。由于对献血员实施严格的HBsAg和HBV DNA筛查,采取安全注射措施,经输血或血液制品传播已较少发生。HBV也可经破损的皮肤或黏膜传播,如修足、纹身、扎耳环孔、医务人员工作中的意外暴露、共用剃须刀和牙具等[6]。与HBV感染者发生无防护的性接触,特别是有多个性伴侣者、男男同性恋者,其感染HBV的危险性高[7]。
HBV不经呼吸道和消化道传播。因此,日常学习、工作或生活接触,如在同一办公室工作(包括共用计算机等)、握手、拥抱、同住一宿舍、同一餐厅用餐和共用厕所等无血液暴露的接触,不会传染HBV。流行病学和实验研究未发现HBV能经吸血昆虫(蚊和臭虫等)传播[8]。
2.预防
2.1
保护易感人群
乙型肝炎疫苗全程需接种3针,按照0、1和6个月的程序,即接种第1针疫苗后,在1个月和6个月时注射第2针和第3针。接种乙型肝炎疫苗越早越好。新生儿接种部位为上臂外侧三角肌或大腿前外侧中部肌内注射;儿童和成人为上臂三角肌中部肌内注射。患重症疾病的新生儿,如极低出生体质量儿、严重出生缺陷、重度窒息、呼吸窘迫综合征等,应在生命体征平稳后,尽早接种第1针乙型肝炎疫苗。
新生儿乙型肝炎疫苗的接种剂量:(1) 重组酵母乙型肝炎疫苗每针次10 μg,不论母亲HBsAg阳性与否;(2) 重组中国仓鼠卵巢(Chinese hamster ovary,CHO)细胞乙型肝炎疫苗,每针次10 μg或20 μg,HBsAg阴性母亲的新生儿接种10 μg;HBsAg阳性母亲的新生儿接种20 μg。
对成人建议接种3针20 μg重组酵母乙型肝炎疫苗或20 μg重组CHO细胞乙型肝炎疫苗。对免疫功能低下或无应答者,应增加疫苗的接种剂量(如60 μg)和针次;对0、1和6个月程序无应答者可再接种1针60 μg或3针20 μg乙型肝炎疫苗,并于第2次接种乙型肝炎疫苗后1~2个月时检测血清抗-HBs,如仍无应答,可再接种1针60 μg重组酵母乙型肝炎疫苗。接种乙型肝炎疫苗后有抗体应答者的保护效果一般至少可持续30年[11]。因此,一般人群不需要进行抗-HBs监测或加强免疫,但对高危人群或免疫功能低下者等可监测抗-HBs,如抗-HBs<10 mIU/mL,可再次接种1针乙型肝炎疫苗[7]。
未感染过HBV的妇女在妊娠期间接种乙型肝炎疫苗是安全的[12-13];除按常规程序接种外,加速疫苗接种程序(0、1和2个月程序)已被证明是可行和有效的[14]。
意外暴露者是指其皮肤或黏膜接触HBsAg阳性或HBsAg不详患者的血液或体液,或被其污染的针头刺伤者。
2.2
管理传染源
HBV感染者的传染性高低主要取决于血液中HBV DNA水平,与血清丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)和胆红素水平无关。建议在不涉及入托、入学、入职的健康体格检查和医疗活动中,积极检测HBV感染标志物,以达到早期诊断、早期治疗、降低疾病危害的目的。对乙型肝炎患者和携带者的随访见本指南“慢性HBV感染者的监测和随访管理”部分。慢性HBV感染者应避免与他人共用牙具、剃须刀、注射器及取血针等,禁止献血、捐献器官和捐献精子等,并定期接受医学随访。其家庭成员或性伴侣应尽早接种乙型肝炎疫苗。
2.3
切断传播途径
推荐意见1:新生儿乙型肝炎疫苗预防
(1)对于HBsAg阴性母亲的新生儿,在出生12 h内尽早接种10 μg重组酵母乙型肝炎疫苗,在1月龄和6月龄时分别接种第2针和第3针乙型肝炎疫苗(A1)。
(2)对于HBsAg阳性母亲的新生儿,在出生12 h内尽早注射100 IU乙型肝炎免疫球蛋白(HBIG),同时在不同部位接种10 μg重组酵母乙型肝炎疫苗,并在1月龄和6月龄时分别接种第2针和第3针乙型肝炎疫苗。建议对HBsAg阳性母亲所生儿童,于接种第3针乙型肝炎疫苗后1~2个月时进行HBsAg和抗-HBs检测。若HBsAg阴性、抗-HBs<10 mIU/mL,可按0、1和6个月免疫程序再接种3针乙型肝炎疫苗;若HBsAg阳性,为免疫失败,应定期监测(A1)。
(3)对于HBsAg不详母亲所生早产儿、低体质量儿,在出生12 h内尽早接种第1针乙型肝炎疫苗和HBIG;满1月龄后,再按0、1和6个月程序完成3针乙型肝炎疫苗免疫(A1)。
(4)新生儿在出生12 h内接种乙型肝炎疫苗和HBIG后,可接受HBsAg阳性母亲的哺乳(B1)。
推荐意见2:对于未接种或未完成全程乙型肝炎疫苗免疫的儿童,应及时进行补种。第1针与第2针间隔时间应≥28 d,第2针与第3针间隔时间应≥60 d(A1)。
推荐意见3:对于免疫功能低下或无应答的成人,应增加疫苗接种剂量(如60μg)和针次;对3针免疫程序无应答者,可再接种l针60 μg或3针20 μg乙型肝炎疫苗,并于第2次接种乙型肝炎疫苗后l~2个月时检测血清抗-HBs,如仍无应答,可再接种1针60 μg重组酵母乙型肝炎疫苗(A1)。
推荐意见4:意外暴露HBV者可按照以下方法处理
(1)在伤口周围轻轻挤压,排出伤口中的血液,再对伤口用0.9%NaCl溶液冲洗,然后用消毒液处理(A1)。
(2)应立即检测HBV DNA、HBsAg,3~6个月后复查(A1)。
(3)如接种过乙型肝炎疫苗,且已知抗-HBs阳性(抗-HBs≥10 mIU/mL)者,可不进行处理。如未接种过乙型肝炎疫苗,或虽接种过乙型肝炎疫苗,但抗-HBs<10 mIU/mL或抗-HBs水平不详者,应立即注射HBIG 200~400 IU,同时在不同部位接种1针乙型肝炎疫苗(20 μg),于1个月和6个月后分别接种第2针和第3针乙型肝炎疫苗(20 μg)(A1)。
推荐意见5:鼓励在不涉及入托、入学和入职的健康体格检查中或就医时,进行HBsAg、抗-HBc和抗-HBs筛查;对高危人群、孕妇、接受抗肿瘤(化学治疗或放射治疗)或免疫抑制剂或直接抗HCV药物治疗者、HIV感染者,筛查HBsAg、抗-HBc和抗-HBs,对均阴性者,建议接种乙型肝炎疫苗(B1)。
三、病原学
HBV属嗜肝DNA病毒科(Hepadnaviridae),是有包膜的DNA病毒,基因组长约3.2´103 bp,为部分双链环状DNA。其基因组编码HBsAg、HBcAg、HBeAg、病毒聚合酶和HBx蛋白。HBV的抵抗力较强,但65 ℃中10 h、煮沸10 min或高压蒸气均可灭活HBV。环氧乙烷、戊二醛、过氧乙酸和碘伏对HBV也有较好的灭活效果。
HBV通过肝细胞膜上的钠离子-牛磺胆酸-协同转运蛋白(Sodium taurocholate cotransporting polypeptide,NTCP)作为受体进入肝细胞[15]。侵入肝细胞后,部分双链环状HBV DNA在细胞核内以负链DNA为模板,延长正链以修补正链中的裂隙区,形成共价闭合环状DNA(Covalently closed circular DNA,cccDNA)。cccDNA半寿(衰)期较长,难以从体内彻底清除,对慢性感染起重要作用。HBV可以整合入宿主基因。HBV以cccDNA为模板,转录成几种不同长度的mRNA。其中,3.5´103 bp大小的前基因组RNA(Pregenome RNA,pgRNA)可释放入外周血,血清HBV RNA水平可反映肝组织内cccDNA的活性,并可能与患者病毒学应答和预后有关[16-18]。HBV至少有9个基因型(A型至I型)[19]。我国以B基因型和C基因型为主。B型和C型HBV感染者的母婴传播发生率高于其他基因型,C型与较早进展为肝细胞癌相关。HBV基因型与疾病进展和干扰素α(IFNα)治疗应答有关[20-22]。HBeAg阳性患者对IFNα治疗的应答率,B基因型高于C基因型,A基因型高于D基因型[23]。
四、自然史及发病机制
1.自然史
慢性HBV感染的自然史根据自然病程一般可划分为4个期[28-30],即免疫耐受期(慢性HBV携带状态)、免疫清除期(HBeAg阳性CHB)、免疫控制期(非活动HBsAg携带状态)和再活动期(HBeAg阴性CHB),见表2(详见“临床诊断”部分)。并非所有慢性HBV感染者都经过以上4个期。青少年和成年时期感染HBV,多无免疫耐受期,直接进入免疫清除期。

免疫清除期患者可出现自发性HBeAg血清学转换,年发生率约为2%~15%。年龄<40岁、ALT升高、HBV A基因型和B基因型者的发生率较高[28, 31]。HBeAg血清学转换后,每年约有0.5%~1.0%发生HBsAg清除[32]。研究显示,HBsAg消失10年后,约14%的患者肝脏中仍可检测出cccDNA[33]。>50岁,或已有肝硬化,或合并HCV或HDV感染者,即使HBsAg消失,仍有可能发生肝细胞癌,但发生率较低[34]。
未经抗病毒治疗CHB患者的肝硬化年发生率为2%~10%[35],危险因素包括宿主(年龄较大、男性、发生HBeAg血清学转换时>40岁、ALT持续升高[36-37]),病毒(HBV DNA >2 000 IU/mL),HBeAg持续阳性[38],C基因型,合并HCV、HDV或HIV感染,以及合并其他肝损伤因素(如嗜酒或肥胖等)[35]。代偿期肝硬化进展为失代偿期的年发生率为3%~5%,失代偿期肝硬化5年生存率为14%~35%[35]。非肝硬化HBV感染者的肝细胞癌年发生率为0.5%~1.0%[35]。肝硬化患者肝细胞癌年发生率为3%~6%[39-41]。肝硬化、合并糖尿病、直系亲属中有肝癌者、血清HBsAg高水平、接触黄曲霉毒素等均与肝癌高发相关[35, 42-46]。较低的HBsAg水平常反映宿主对HBV复制和感染具有较好的免疫控制能力。研究显示,即使HBeAg阴性、HBV DNA低水平,不论B基因型还是C基因型,HBsAg水平较高(≥1 000 IU/mL)者发生肝癌的风险仍较高[45-46]。
2.发病机制
非特异性(固有)免疫应答在HBV感染初期发挥重要作用,它启动后续特异性(适应性)免疫应答[47-48]。HBV可依托自身HBeAg、HBx等多种蛋白质成分,干扰Toll样受体(Toll-like receptors,TLRs)、维甲酸诱导基因Ⅰ(Retinoic acid inducible gene-Ⅰ,RIG-Ⅰ) 两种抗病毒信号转导途径,从而抑制非特异性免疫应答的强度。CHB患者常表现为外周血中髓样树突状细胞(Myeloid dendritic cell, mDC)和浆样树突状细胞(Plasmacytoid dendritic cell,pDC)频数降低,且mDC成熟障碍,pDC产生IFNα能力明显降低,从而导致机体直接清除病毒和诱生HBV特异性T细胞的能力下降,不利于病毒清除。
HBV特异性免疫应答在清除HBV中起主要作用[49]。主要组织相容性复合物(Major histocompatibility complex,MHC)Ⅰ类分子限制性的CD8+细胞毒性T淋巴细胞可诱导病毒感染肝细胞凋亡,也可通过分泌IFNγ,以非细胞溶解机制抑制肝细胞内的HBV基因表达和复制[50]。慢性感染时,HBV特异性T细胞易凋亡,产生细胞因子和增殖能力均显著降低,功能耗竭,可能是导致HBV持续感染的机制之一[51]。目前认为血清和肝组织中存在大量HBsAg,而HBsAg特异性细胞毒性T淋巴细胞数量缺乏和(或)功能不足,是导致慢性HBV感染者发生免疫耐受的重要原因[52]。
五、实验室检查
1.HBV血清学检测
近年来,HBsAg定量检测已在临床中被广泛应用,其水平可反映疾病分期与疾病进展风险,也可用于指导重组人干扰素和聚乙二醇干扰素α(Peginterferon α,PegIFN α)治疗。
2.HBV病毒学检测
2.1
HBV DNA定量
2.2
HBV基因分型
2.3
耐药突变株检测
3.HBV新型标志物检测
3.1
抗-HBc抗体定量
3.2
HBV RNA定量
3.3
乙型肝炎病毒核心相关抗原(HBcrAg)
4.血清生物化学检测
4.1
ALT和AST
4.2
总胆红素(TBil)
与胆红素生成、摄取、代谢和排泄有关,升高的主要原因为肝细胞损伤、肝内外胆管阻塞、胆红素代谢异常和溶血。肝衰竭患者TBil可>171 μmol/L,或每天上升>17.1 μmol/L。
4.3
血清白蛋白
4.4
PT、PTA及INR
4.5
血清γ-GT
4.6
血清碱性磷酸酶(ALP)
4.7
甲胎蛋白及其异质体L3
4.8
维生素K缺乏或拮抗剂-Ⅱ诱导蛋白
六、肝纤维化无创诊断技术
1.ALT和血小板比率指数(APRI)评分
2.肝纤维化4因子指数(FIB-4)
3.其他指标
4.肝脏硬度值测定
TE已在美国、欧洲和亚太等地区与国家获得批准应用,能够比较准确地识别进展性肝纤维化及早期肝硬化[84-85],但测定值受肝脏炎症坏死、胆汁淤积和重度脂肪变等多种因素影响,TE结果判读需结合患者ALT及胆红素水平等指标[86-88]。TE与其他血清学指标联合使用可提高诊断效能[84, 89-91]。 我国多中心研究建议乙型肝炎肝硬化诊断界值为21.3 kPa(特异度为95%,阳性似然比为8.5),进展期肝纤维化诊断界值为12.4 kPa(特异度为95%,阳性似然比为11.8),显著肝纤维化诊断界值为9.1 kPa(特异度为95%,阳性似然比为6.4);肝硬化排除界值为8.2 kPa(敏感度为95%,阳性似然比为0.07),进展期肝纤维化排除界值为5.8 kPa(敏感度为95%,阳性似然比为0.10)[92]。TE的临床应用指导参见《瞬时弹性成像技术诊断肝纤维化专家共识(2018年更新版)》[85]。
七、影像学诊断
影像学检查的主要目的是监测慢性HBV感染的临床疾病进展,包括了解有无肝硬化及门静脉高压征象,发现占位性病变并鉴别其性质,通过动态监测及时发现和诊断肝细胞癌[93-94]。
1.腹部超声检查
2.CT
3.MRI
八、病理学诊断
慢性HBV感染者肝活组织检查的主要目的是评价肝脏炎症坏死及纤维化程度并排除其他肝脏疾病,从而为确定诊断、判断预后、启动治疗和监测疗效提供客观依据。
CHB的主要病理学特点是肝脏汇管区及其周围不同程度的炎症坏死和纤维化。汇管区浸润的炎症细胞以淋巴细胞为主,也可有少数浆细胞和巨噬细胞;炎症细胞聚集常引起界板破坏而形成界面炎(旧称碎屑样坏死)。小叶内有肝细胞变性、坏死(包括点灶、桥接、融合性坏死)和凋亡,并可见磨玻璃样肝细胞及凋亡肝细胞形成的凋亡小体,且随炎症病变活动而愈加显著。慢性肝脏炎症坏死可引起细胞外基质特别是胶原的过度沉积即纤维化,表现为不同程度的汇管区纤维性扩大、纤维间隔形成,Masson三色染色及网状纤维染色有助于判断肝纤维化程度及肝小叶结构。在弥漫性肝纤维化的基础上,一旦肝细胞结节性再生形成假小叶,即称为肝硬化。另外,免疫组织化学染色可检测肝组织内HBsAg和HBcAg的表达;核酸原位杂交法或PCR法可检测组织内HBV DNA或cccDNA。
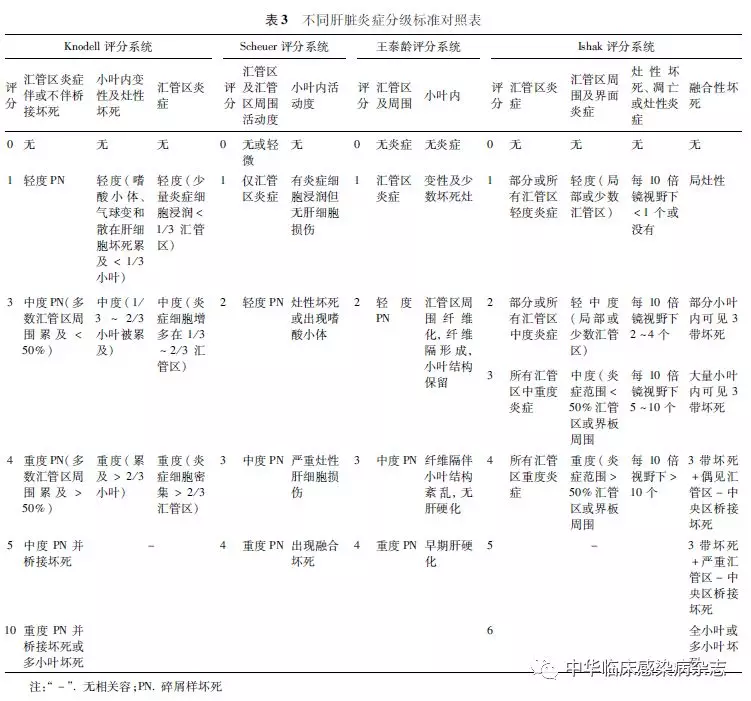
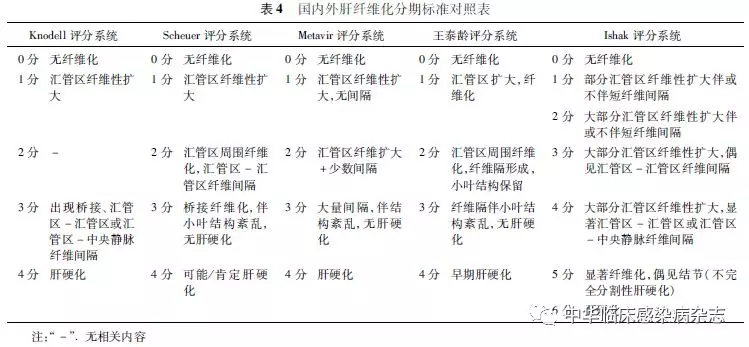
对于慢性HBV感染的肝组织炎症坏死分级和纤维化分期,国际文献中常采用Knodell、Scheuer,Metavir或Ishak评分系统 [95-98]。Laennec肝硬化分级根据再生结节大小和纤维间隔宽度,将肝硬化(Metavir 4)细分为4A、4B和4C三级[99]。我国学者也提出了病毒性肝炎的组织病理学分级及分期标准[100]。各种分级及分期系统比较见表3和4。
利用计算机图像分析可以测定肝组织胶原染色切片的胶原面积比(Collagen proportional area,CPA)。基于双光子二次谐波技术的纤维化定量技术(qFibrosis)可以在未经染色的肝组织切片中对胶原面积及其形态特征进行自动化定量分析,可重复性及准确性较高[101]。最近我国学者在国际上首次提出了肝纤维化P-I-R分类,根据纤维间隔的宽度及形态,将Ishak 3期以上肝纤维化分为进展为主型(P)、中间型(I)和逆转为主型(R),有助于判断肝纤维化的变化趋势[102]。
九、临床诊断
根据慢性HBV感染者的血清学、病毒学、生物化学、影像学、病理学和其他辅助检查结果,在临床上可分为以下几种诊断:
1.慢性HBV携带状态
2.HBeAg阳性CHB
3.非活动性HBsAg携带状态[105-106]
4.HBeAg阴性CHB
5.隐匿性HBV感染(OBI)[107]
6.乙型肝炎肝硬化[108-109]
(1)目前HBsAg阳性,或HBsAg阴性、抗-HBc阳性且有明确的慢性HBV感染史(既往HBsAg阳性>6个月),并除外其他病因者。
(2)肝脏活组织检查病理学符合肝硬化表现者。
(3)符合以下5项中的2项及以上,并除外非肝硬化性门静脉高压者:① 影像学检查显示肝硬化和(或)门静脉高压征象;② 内镜检查显示食管胃底静脉曲张;③ 肝脏硬度值测定符合肝硬化;④ 血生物化学检查显示白蛋白水平降低(<35 g/L)和(或)PT延长(较对照延长>3 s);⑤ 血常规检查显示血小板计数<100×109/L等。
临床上常根据是否曾出现腹水、食管胃底静脉曲张破裂出血和肝性脑病等严重并发症,将肝硬化分为代偿期及失代偿期。(1) 代偿期肝硬化:病理学或临床诊断为肝硬化,但从未出现腹水、食管胃底静脉曲张破裂出血或肝性脑病等严重并发症者,可诊断为代偿期肝硬化;其肝功能多为Child-Pugh A级。(2) 失代偿期肝硬化:肝硬化患者一旦出现腹水、食管胃底曲张静脉破裂出血或肝性脑病等严重并发症者,即诊断为失代偿期肝硬化[110];其肝功能多属于Child-Pugh B级或C级。
近年,为更准确地预测肝硬化患者的疾病进展、死亡风险或治疗效果,有学者建议将肝硬化分为5期[111],其中1、2期为代偿期肝硬化,3期至5期为失代偿期肝硬化。1期为无静脉曲张,无腹水;2期为有静脉曲张,无出血或腹水;3期为有腹水,无出血,伴或不伴静脉曲张;4期为有出血,伴或不伴腹水;5期为出现脓毒症。
随着抗病毒药物的进步,许多失代偿期肝硬化患者经过治疗可以逆转为代偿期肝硬化。表现为肝细胞功能改善如白蛋白水平较前升高,PT较前缩短,不再出现腹水、肝性脑病等严重并发症,不需要肝移植也可长期存活。这些现象被称为肝硬化再代偿期(Re-compensation),但目前尚无准确定义和统一的诊断标准。
十、治疗目标
最大限度地长期抑制HBV复制[6, 112-113],减轻肝细胞炎症坏死及肝脏纤维组织增生,延缓和减少肝功能衰竭、肝硬化失代偿、肝细胞癌和其他并发症的发生,改善患者生命质量,延长其生存时间。对于部分适合条件的患者,应追求临床治愈。
临床治愈(或功能性治愈)[6, 112, 114-116]:停止治疗后仍保持HBsAg阴性(伴或不伴抗-HBs出现)、HBV DNA检测不到、肝脏生物化学指标正常。但因患者肝细胞核内cccDNA未被清除,因此存在HBV再激活和发生肝细胞癌的风险。
十一、抗病毒治疗的适应证
依据血清HBV DNA、ALT水平和肝脏疾病严重程度,同时需结合年龄、家族史和伴随疾病等因素,综合评估患者疾病进展风险,决定是否需要启动抗病毒治疗[6, 112-113];动态评估比单次检测更有临床意义(图1)。
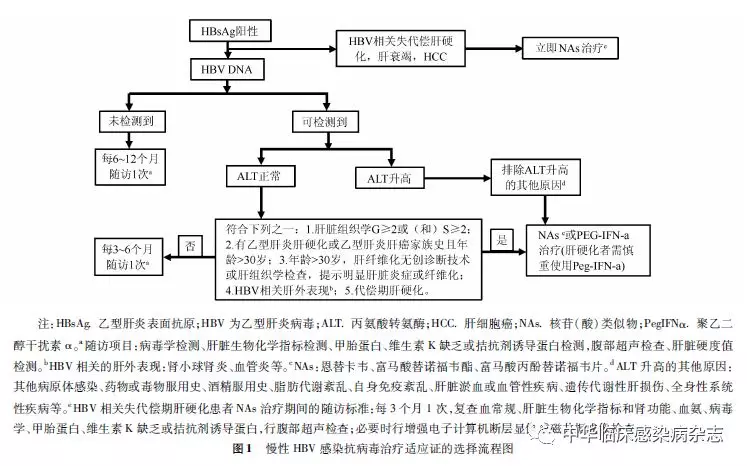
血清HBV DNA阳性的慢性HBV感染者,若其ALT持续异常(>ULN)且排除其他原因导致的ALT升高,均应考虑开始抗病毒治疗。
导致ALT升高的其他原因包括:其他病原体感染、药物性肝损伤、酒精性肝炎、非酒精性脂肪性肝炎、自身免疫性肝病、全身系统性疾病累及肝脏等。同时,也应注意排除应用降酶药物后ALT的暂时性正常。
存在肝硬化的客观依据,不论ALT和HBeAg状态,只要可检测到HBV DNA,均建议进行积极的抗病毒治疗。对于失代偿期肝硬化者,若HBV DNA检测不到但HBsAg阳性,建议行抗病毒治疗。
血清HBV DNA阳性、ALT正常患者,如有以下情形之一,则疾病进展风险较大,建议行抗病毒治疗:(1) 肝组织学存在明显的肝脏炎症(≥G 2)或纤维化(≥S 2);(2) ALT 持续正常(每3个月检查1次,持续12个月),但有肝硬化/肝癌家族史且年龄>30岁;(3) ALT 持续正常(每3个月检查1次,持续12个月),无肝硬化/肝癌家族史但年龄>30岁,建议行肝纤维化无创诊断技术检查或肝组织学检查,发现存在明显肝脏炎症或纤维化;(4) ALT 持续正常(每3个月检查1次,持续12个月),有HBV相关的肝外表现(肾小球肾炎、血管炎、结节性多动脉炎、周围神经病变等)。
推荐意见6:血清HBV DNA阳性、ALT持续异常(>ULN)且排除其他原因所致者,建议行抗病毒治疗(B1)。
推荐意见7:对于血清HBV DNA阳性的代偿期乙型肝炎肝硬化患者和HBsAg阳性失代偿期乙型肝炎肝硬化患者,建议行抗病毒治疗(A1)。
推荐意见8:血清HBV DNA阳性、ALT正常,有下列情况之一者建议抗病毒治疗。(1)肝活组织穿刺检查提示显著炎症和(或)纤维化[G≥2和(或)S≥2](A1)。(2)有乙型肝炎肝硬化或乙型肝炎肝癌家族史且年龄>30岁(B1)。(3) ALT 持续正常、年龄>30岁者,建议行肝纤维化无创诊断技术检查或肝组织学检查,发现存在明显肝脏炎症或纤维化(A1)。(4) HBV相关肝外表现(如HBV相关性肾小球肾炎等)(B1)。
十二、NAs治疗
1.NAs药物的疗效和安全性
1.1
恩替卡韦
1.2
富马酸替诺福韦酯(TDF)
恩替卡韦耐药且血清中HBV DNA>60 IU/mL的90例CHB患者,按照1∶1比例随机接受TDF单独或联合恩替卡韦治疗48周,TDF单独或联合恩替卡韦治疗组的HBV DNA阴转(<15 IU/mL)率分别为73%和71%,HBV DNA较基线分别下降3.66和3.74 lgIU/mL,分别有6例和3例患者仍保持了基线的耐药,两组安全性良好[129]。多项TDF治疗NAs经治患者的48~168周的研究显示,TDF用于拉米夫定耐药、阿德福韦酯(Adefovir dipivoxil,ADV)耐药、恩替卡韦耐药或多药耐药患者的治疗,均可获得70%~98%的病毒学应答,且随着治疗时间的延长,病毒学应答率逐渐升高[129-139]。
1.3
富马酸丙酚替诺福韦片(TAF)
1.4
其他药物
2.NAs的选择
正在应用非首选药物治疗的患者,建议换用强效低耐药药物,以进一步降低耐药风险。应用ADV者,建议换用恩替卡韦、TDF或TAF;应用拉米夫定或替比夫定者,建议换用TDF、TAF或恩替卡韦;曾有拉米夫定或替比夫定耐药者,换用TDF或TAF;曾有ADV耐药者换用恩替卡韦、TDF或TAF[143];联合ADV和拉米夫定/替比夫定治疗者,换用TDF或TAF。
3.NAs耐药的预防和处理
3.1
初始治疗患者
3.2
治疗中

4.NAs治疗的监测
4.1
治疗前相关指标基线检测
4.2
密切关注患者治疗依从性问题
4.3
少见或罕见不良反应的预防和处理
4.4
耐药监测及处理
随着强效低耐药药物的应用,NAs长期治疗出现耐药发生率大幅降低。如果在治疗过程中出现HBV DNA定量较治疗中最低值升高>2 lg IU/mL,排除依从性问题后,需及时给予挽救治疗,并进行耐药检测。
十三、IFNα治疗
我国已批准PegIFNα和IFNα用于治疗。
1.PegIFNα治疗的方案及疗效
1.1
PegIFNα初始单药治疗
PegIFNα治疗24周时,HBV DNA下降< 2 lg IU/mL且HBsAg定量>20 000 IU/mL(HBeAg阳性者)或下降<1 lgIU/mL(HBeAg阴性者),建议停用PegIFNα治疗,改为NAs治疗[112, 116, 146]。
1.2
PegIFNα与NAs联合治疗
1.3
PegIFNα进一步降低HBV相关肝癌的发生率
2.PegIFNα抗病毒疗效的预测因素
3.PegIFNα的不良反应及其处理[6,112-113]
(1)流感样症候群:发热、头痛、肌痛和乏力等,可在睡前注射IFNα或用药时服用非甾体抗炎药。
(2)骨髓抑制:中性粒细胞计数≤0.75×109/L和(或)血小板计数<50×109/L,应降低IFN剂量;1~2周后复查,如恢复则增加至原量。中性粒细胞计数≤0.5×109/L和(或)血小板计数<25×109/L,则应暂停使用IFN。对中性粒细胞计数明显降低者,可试用粒细胞集落刺激因子(Granulocyte colony stimulating factor,G-CSF)或粒细胞巨噬细胞集落刺激因子(Granulocyte macrophage colony stimulating factor,GM-CSF)治疗。
(3)精神异常:抑郁、妄想、重度焦虑等。应及时停用IFN,必要时会同精神心理方面的专科医师进一步诊治。
(4)自身免疫病:部分患者可出现自身抗体,仅少部分患者出现甲状腺疾病、糖尿病、血小板计数减少、银屑病、白斑病、类风湿关节炎和系统性红斑狼疮样综合征等,应请相关科室医师会诊共同诊治,严重者应停药。
(5)其他少见的不良反应:视网膜病变、间质性肺炎、听力下降、肾脏损伤、心血管并发症等,应停止干扰素治疗。
4.PegIFNα治疗的禁忌证[6,112-113]
4.1
绝对禁忌证
4.2
相对禁忌证
推荐意见9:HBeAg阳性慢性感染者采用恩替卡韦、TDF或TAF治疗。治疗1年若HBV DNA低于检测下限、ALT复常和HBeAg血清学转换后,再巩固治疗至少3年(每隔6个月复查1次)仍保持不变,可考虑停药,延长疗程可减少复发(A1)。
推荐意见10:HBeAg阳性CHB患者采用PegIFNα抗病毒治疗。治疗24周时,若HBV DNA下降< 2 lgIU/mL且HBsAg定量> 20 000 IU/mL,建议停用PegIFNα治疗,改为NAs治疗(A1)。有效患者治疗疗程为48周,可以根据病情需要延长疗程,但不宜超过96周(B1)。
推荐意见11:HBeAg阴性慢性感染者采用恩替卡韦、TDF或TAF治疗,建议HBsAg消失且HBV DNA检测不到后停药随访(A1)。
推荐意见12:HBeAg阴性CHB患者采用PegIFNα抗病毒治疗。治疗12周时,若HBV DNA下降<2 lg IU/mL,或HBsAg定量下降<1 lg IU/mL,建议停用PegIFNα治疗,改为NAs治疗(B1)。有效患者治疗疗程为48周,可以根据病情需要延长疗程,但不宜超过96周(B1)。
推荐意见13:对于代偿期乙型肝炎肝硬化患者,推荐采用恩替卡韦、TDF或TAF进行长期抗病毒治疗,或采用PeglFNα治疗,但需密切监测相关不良反应(A1)。
推荐意见14:对于失代偿期乙型肝炎硬化患者,推荐采用恩替卡韦或TDF长期治疗,禁用IFN治疗(A1),若必要可以应用TAF治疗(C1)。
十四、其他治疗
抗HBV治疗可降低HBV相关并发症的发生率,降低HBV相关肝癌的发生率,提高患者生存率,是慢性HBV感染者最重要的治疗措施。此外还有抗炎、抗氧化、保肝、抗纤维化、调节免疫等治疗。
1.抗炎、抗氧化、保肝治疗
2.抗纤维化治疗
十五、慢性HBV感染者的监测和随访管理[6,112-113]
1.慢性HBV携带状态和非活动性HBsAg携带状态患者的管理
非活动性HBsAg携带状态处于免疫控制期,但仍有发展成HBeAg阴性CHB的可能,且长期随访仍有发生肝细胞癌的风险。因此,建议每6~12个月进行血常规、生物化学、病毒学、甲胎蛋白、腹部超声和肝纤维化无创诊断技术等检查,必要时进行肝活组织检查,若符合抗病毒治疗指征,及时启动治疗。
2.抗病毒治疗过程中的监测
2.1
应用PegIFNα的患者
2.2
NAs类药物
3.抗病毒治疗结束后的随访
十六、特殊人群抗病毒治疗的推荐意见
1.应答不佳患者
1.1
CHB患者
采用恩替卡韦、TDF或TAF治疗48周,若HBV DNA>2×103 IU/mL,排除依从性和检测误差后,可调整NAs治疗方案(采用恩替卡韦者换用TDF或TAF[162-163],采用TDF或TAF者换用恩替卡韦,或两种药物联合使用)。也可以联合PegIFNα治疗。
1.2
乙型肝炎肝硬化患者
2.应用化学治疗和免疫抑制剂治疗的患者
所有接受化学治疗或免疫抑制剂治疗的患者,起始治疗前应常规筛查HBsAg、抗-HBc。
HBsAg阳性者应尽早在开始使用免疫抑制剂及化学治疗药物之前(通常为1周)或最迟与之同时应用NAs抗病毒治疗[6, 171-172]。
HBsAg阴性、抗-HBc阳性患者,若HBV DNA阳性,也需要进行预防性抗病毒治疗[112];如果HBV DNA阴性,可每1~3个月监测ALT水平、HBV DNA和HBsAg,一旦HBV DNA或HBsAg转为阳性,应立即启动抗病毒治疗[112, 173]。
HBsAg阴性、抗-HBc阳性者,若使用B细胞单克隆抗体或进行造血干细胞移植,HBV再激活风险高[174-175],建议预防性使用抗病毒药物治疗[112, 165, 168, 176-177]。
应用化学治疗和免疫抑制剂的CHB或肝硬化患者,NAs抗病毒的疗程、随访监测和停药原则与普通CHB或肝硬化患者相同。处于免疫耐受和免疫控制状态的慢性HBV感染患者,或HBsAg阴性、抗HBc阳性、需要采用NAs预防治疗的患者,在化学治疗和免疫抑制剂治疗结束后,应继续恩替卡韦、TDF或TAF治疗6~12个月[6, 168, 178]。对于应用B细胞单克隆抗体或进行造血干细胞移植患者,在免疫抑制治疗结束至少18个月后方可考虑停用NAs[179-180]。NAs停用后可能会出现HBV复发,甚至病情恶化,应随访12个月,其间每1~3个月监测HBV DNA。
3.妊娠相关情况的处理
抗病毒治疗期间意外妊娠的患者,若正在服用TDF,建议继续妊娠;若正在服用恩替卡韦,可不终止妊娠,建议更换为TDF继续治疗;若正在接受IFNα治疗,建议向孕妇和家属充分告知风险,由其决定是否继续妊娠,若决定继续妊娠则要换用TDF治疗。
血清HBV DNA高水平是母婴传播的高危因素,妊娠中后期如果HBV DNA定量>2×105IU/mL[182],建议在与患者充分沟通,在其知情同意的基础上,于妊娠第24~28周开始抗病毒治疗,应用TDF或替比夫定[183-184]。应用TDF时,母乳喂养不是禁忌证[185-186]。
免疫耐受期口服NAs的孕妇,可于产后即刻或服用1~3个月后停药。停药后17.2%~62%的患者可能发生肝炎活动,且多发生在24周内[187-189],应加强产后监测。可于产后4~6周时复查肝生物化学指标及HBV DNA,如肝生物化学指标正常,则每3个月复查1次至产后6个月,如果乙型肝炎活动,建议抗病毒治疗。
男性患者抗病毒治疗相关生育问题:应用IFNα治疗的男性患者,应在停药后6个月方可考虑生育;应用NAs抗病毒治疗的男性患者,目前尚无证据表明NAs治疗对精子的不良影响,可与患者充分沟通的前提下考虑生育。
4.儿童患者
儿童HBV感染者如果处于免疫耐受期,暂不考虑抗病毒治疗。对于慢性肝炎或肝硬化患儿,应及时抗病毒治疗。儿童CHB患者抗病毒治疗可明显抑制HBV DNA复制,增加ALT复常率及HBeAg转换率[190]。但需考虑长期治疗的安全性及耐药性问题[112, 191-192]。
目前美国食品药品监督管理局(Food and drug administration,FDA)批准用于儿童患者治疗的药物包括IFNα(≥1岁 )、恩替卡韦(≥2岁)和TDF(≥2岁,且体质量≥10 kg)[6, 190]。我国已批准TAF用于青少年(≥12岁,且体质量≥35 kg)。PegIFNα-2a可应用于≥5岁CHB儿童[6]。
ALT升高的HBeAg阳性CHB患者可选用有限疗程的IFNα或PegIFNα-2a治疗以实现HBeAg转换[178, 193],也可选用恩替卡韦、TDF或TAF治疗。IFNα用于儿童患者的推荐剂量为每周3次,每次300~600万单位/m2体表面积,最大剂量不超过1 000万单位/m2体表面积,推荐疗程为24~48周;PegIFNα-2a每次剂量180 μg/1.73 m2体表面积,疗程为48周[194]。恩替卡韦、TDF或TAF剂量参照美国FDA、WHO推荐意见和相关药物说明书(表6)[8, 190, 193]。

对于普通IFNα或PegIFNα-2a治疗未实现HBeAg转换或HBeAg阴性的CHB患儿及肝硬化患儿,可应用NAs治疗[178]。
5.肾功能损伤患者
肾脏损伤高危风险包括以下1个或多个因素:失代偿期肝硬化、eGFR<60 mL /(min·1.73 m2体表面积)、控制不良的高血压、蛋白尿、未控制的糖尿病、活动的肾小球肾炎、伴随使用肾毒性药物或接受实体器官移植等[112]。当存在肾损伤高危风险时,应用任何NAs抗病毒过程中均需监测肾功能变化。若应用ADV或TDF治疗,无论患者是否存在肾脏损伤高危风险,均需定期监测血清肌酐、血磷水平[195-196]。
慢性肾脏病患者、肾功能不全或接受肾脏替代治疗的患者,推荐恩替卡韦或TAF作为一线抗HBV治疗药物,或可根据患者情况选用替比夫定进行抗病毒治疗,不建议应用ADV或TDF[197-198]。目前上市的NAs中,TAF在不合并HIV感染的患者eGFR≥15 mL /(min·1.73 m2体表面积)时不需调整剂量,其他NAs在eGFR<50 mL /(min·1.73 m2体表面积)时则需调整给药剂量,具体剂量调整方案可参考相关药品说明书。
对于HBsAg阳性的肾移植患者,可选用恩替卡韦或TAF作为预防或治疗药物。由于存在增加排斥反应的风险,肾移植患者应避免使用IFNα或PegIFNα治疗。
HBV相关肾小球肾炎可应用NAs抗病毒治疗,推荐使用恩替卡韦或TAF [199]。
已应用ADV或TDF抗病毒治疗的患者,当发生肾脏或骨骼疾病或存在其他高危风险时,建议改用恩替卡韦或TAF[197]。
推荐意见15: CHB患者应用恩替卡韦、TDF或TAF治疗48周,若HBV DNA>2×103IU/mL,排除依从性和检测误差后,可调整NAs治疗(应用恩替卡韦者换用TDF或TAF,应用TDF或TAF者换用恩替卡韦,或两种药物联合使用)(C2)。也可以联合PegIFNα治疗(B1)。
乙型肝炎肝硬化患者应用恩替卡韦、TDF或TAF治疗24周,若HBV DNA>2×103IU/mL,排除依从性和检测误差后,建议调整NAs治疗(应用恩替卡韦者换用TDF或TAF,应用TDF或TAF者换用恩替卡韦,或两种药物联合使用)(C2) 。
推荐意见16:所有接受化学治疗、免疫抑制剂治疗的患者,起始治疗前都应常规筛查HBsAg、抗-HBc(A1)。对于HBsAg阳性者,在开始免疫抑制剂及化学治疗药物前1周或至少同时进行抗病毒治疗(A1),应用恩替卡韦、TDF或TAF(B1)。对于HBsAg阴性、抗-HBc阳性者,若使用B细胞单克隆抗体或进行造血干细胞移植,建议应用恩替卡韦、TDF或TAF抗病毒治疗(B1)。
推荐意见17:慢性HBV感染者准备近期妊娠,或妊娠期间有抗病毒指征时,在充分沟通并知情同意后,可以使用TDF治疗(B1)。
推荐意见18:抗病毒治疗期间意外妊娠的患者,若使用TDF治疗,建议继续妊娠;若使用恩替卡韦,可不终止妊娠,建议换用TDF治疗(B1)。若应用IFN治疗,建议向孕妇和家属充分告知风险,由其决定是否继续妊娠,若继续妊娠应换用TDF治疗(C2)。
推荐意见19:妊娠中后期HBV DNA定量>2×105 IU/mL,在充分沟通并知情同意的基础上,可于妊娠第24~28周开始应用TDF或替比夫定抗病毒治疗(A1)。建议免疫耐受期孕妇于产后即刻或1~3个月停药。应用TDF治疗,母乳喂养不是禁忌证(C2)。停药后应至少每3个月检测肝生物化学和HBV DNA等指标,直至产后6个月,发生肝炎活动者应立即启动抗病毒治疗(A2)。
推荐意见20:对于进展期肝病或肝硬化患儿,应及时进行抗病毒治疗,但需考虑长期治疗的安全性及耐药性问题。1岁及以上儿童可考虑IFNα治疗,2岁及以上可选用恩替卡韦或TDF治疗,5岁及以上儿童可选用PegIFNα-2a,12岁及以上可选用TAF治疗(A1)。
推荐意见21:慢性肾脏病患者、肾功能不全或接受肾脏替代治疗的患者,推荐恩替卡韦或TAF作为一线抗HBV治疗药物,或可根据患者情况选用替比夫定进行抗病毒治疗,不建议应用ADV或TDF(B1)。对于存在肾脏损伤高危风险的CHB患者,应用任何NAs抗病毒过程中均需监测肾功能变化。已应用ADV或TDF的患者发生肾脏或骨骼疾病或存在高危风险时,建议改用恩替卡韦或TAF(B1)。
6.HBV和HCV合并感染患者
所有HBsAg阳性者都应筛查抗-HCV,如为阳性,则需进一步检测HCV RNA定量。HCV RNA定量阳性者均需应用直接抗病毒药物(Direct acting agents,DAA)治疗。此类患者有发生HBV再激活的风险,因此在应用抗HCV治疗期间和停药后3个月内,建议联合恩替卡韦、TDF或TAF抗病毒治疗并密切监测[112]。
HBsAg阴性、抗-HBc阳性者应用DAA治疗丙型肝炎过程中也有 HBV再激活的风险,建议每月监测血清HBV DNA定量和HBsAg,若出现阳转,建议应用抗病毒治疗[112]。
推荐意见22:HCV和HBV合并感染者应用DAA治疗HCV时,若HBsAg阳性,需给予NAs治疗以预防HBV再激活,DAA治疗结束12周后,可考虑停止NAs治疗(B2);HBsAg阴性、抗-HBc阳性者应用DAA期间,需密切监测HBV DNA和HBsAg定量,如阳转,建议应用NAs治疗(B2)。
7.HBV和HIV合并感染患者
需要注意,肾功能不全患者:(1) 如肌酐清除率<60 mL/(min·1.73 m2体表面积),不能选择TDF或调整TDF剂量。(2) 肌酐清除率<50 mL/(min·1.73 m2体表面积)而﹥30 mL/(min·1.73 m2体表面积),可考虑选择包含 TAF+(FTC或拉米夫定)的方案。TAF 尚未被批准应用于eGFR<30 mL /(min·1.73 m2体表面积)患者。 (3) 不能使用TDF/TAF时,在HAART方案的基础上应加用恩替卡韦。妊娠期妇女:如HIV和HBV合并感染者为妊娠期妇女,建议使用包含拉米夫定(FTC)+TDF在内的用药方案[202]。
8.HBV相关肝衰竭患者
HBV相关急性、亚急性、慢加急性和慢性肝衰竭患者的病死率高,若HBsAg阳性建议应用抗病毒治疗。
抗HBV治疗可改善HBV相关慢加急性肝衰竭(Acute-on-chronic liver failure,ACLF)的长期预后[203-204]。多项临床研究证实,恩替卡韦和拉米夫定均可有效降低ACLF的病死率[205-206]。荟萃分析显示,治疗HBV相关的ACLF时,恩替卡韦优于拉米夫定[206-207]。也有小样本临床研究发现,替比夫定和TDF治疗HBV相关的ACLF可获益[208-209]。与TDF相比,TAF在保持抗病毒疗效的同时可减轻肾脏毒性[198],但是TAF治疗肝衰竭的临床证据尚不足。早期快速降低HBV DNA定量水平是治疗的关键[205, 208],若HBV DNA定量水平在2~4周内能下降2 lgIU/mL,患者生存率可提高[207-208]。抗病毒药物应选择快速、强效、低耐药的NAs(恩替卡韦、TDF或TAF)[210]。肝衰竭患者恢复后,抗病毒治疗应长期坚持。
推荐意见24:HBV相关急性、亚急性、慢加急性和慢性肝衰竭患者,若HBsAg阳性建议应用恩替卡韦、TDF或TAF抗病毒治疗(A1)。
9.HBV相关肝细胞癌患者
HBV DNA阳性的肝细胞癌患者接受抗HBV治疗可减少肝细胞癌术后的复发,提高总体生存率[211-217]。抗病毒药物应选择快速、强效的NAs(恩替卡韦、TDF或TAF)。无禁忌证患者也可应用IFNα。
HBsAg阳性而HBV DNA阴性的肝细胞癌患者接受肝脏切除、肝动脉化学治疗栓塞术、放射治疗或全身化学治疗时,都可能出现HBV再激活[218-222],建议使用恩替卡韦、TDF或TAF进行抗病毒治疗。
推荐意见25:HBV相关肝细胞癌患者,若HBsAg阳性,建议应用恩替卡韦、TDF或TAF进行抗病毒治疗(A1)。
10.肝移植患者
患者因HBV相关疾病(包括肝衰竭、肝细胞癌)进行肝移植时,应合理选用抗HBV方案,减少移植肝再感染HBV的风险。其具体方案主要取决于再感染的主要风险因素,即移植前的HBV DNA定量水平。
如移植前HBV DNA定量阴性,则意味着再感染风险低,可在术前尽早使用强效低耐药的NAs,即恩替卡韦、TDF或TAF,预防HBV再激活,术后无需加用HBIG [223-224]。如移植前HBV DNA阳性,则意味着再感染风险高。术前尽早使用强效低耐药的NAs以降低HBV DNA水平;术中无肝期应静脉注射HBIG;术后除了长期应用NAs,还应联合应用低剂量HBIG持续0.5~1.0年,此后再继续单用NAs[223, 225-226]。近年来,有研究发现在应用恩替卡韦治疗的患者中缩短HBIG疗程仍然有效[227]。如果患者已经应用了其他NAs药物,需密切监测HBV DNA,警惕耐药,及时调整方案。此外也有肝移植术后接种乙型肝炎疫苗预防复发的报道,但其临床应用尚有争议[228]。
推荐意见26:因HBV相关感染进行肝移植患者,若HBsAg阳性,建议在肝移植前开始应用恩替卡韦、TDF或TAF进行抗病毒治疗(A1)。
十七、尚待研究和解决的临床问题
1.发现和评价可用于鉴别慢性HBV感染自然史不同时期的新标志物。
2.明确新的血清标志物如抗-HBc定量水平在ALT水平正常患者治疗决策中的价值。
3.肝纤维化无创诊断指标在启动治疗、评价疗效和预测长期转归中的价值。
4.不同NAs长期治疗对肝硬化逆转及肝细胞癌发生率的影响。
5.指导安全停用NAs的临床指标及生物学标志物。
6.研发以临床治愈(功能性治愈)为目标的创新药物,并评价和现有药物的协同、联合等作用。
7.利用真实世界资料(如长期随访队列或医疗、医保大数据库)评价已上市药物的安全性、疗效和成本效益比,为临床和公共卫生决策提供证据。
8.创新CHB的管理模式,提高CHB发现率、诊断率和治疗率,降低乙型肝炎相关病死率。
本文部分图片等资料来源于互联网,只供参考之用。仁度生物不为其版权负责。如果您发现网站上有侵犯您的知识产权的作品,请与管理员取得联系,我们会及时修改或删除。
本文目的仅为传递更多信息及网络分享,仁度生物不保证信息的真实性、合法性、准确性、有效性、及时性和完整性。本文不代表仁度生物赞同其观点,也不构成任何其他建议。仁度生物毋须以任何方式就本文的任何信息或其转载、引用、传播等对订阅者或任何其他人士负任何直接或间接责任。仁度生物不承担任何人士就使用或未能使用本文信息或任何链接所引致的任何直接、间接、附带、从属、特殊、惩罚性或惩戒性的损害赔偿。



 沪公网安备 31011502014243号
沪公网安备 31011502014243号